睡眠は「静的な休息状態」と捉えられがちですが、脳と運動機能の視点から見ると、驚くほどダイナミックな生理現象です。
本記事では、特にリハビリテーション・医療職・神経科学に関心のある方に向けて、「脳と運動機能」に焦点を当てた睡眠のメカニズムと、その障害の仕組みを解説します。

目次
睡眠の本質:脳と体のプログラムされた“分業”
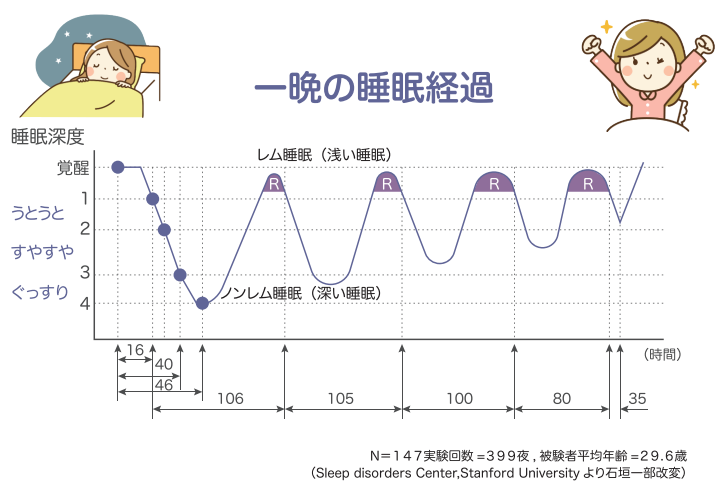
睡眠は自然発生的かつ周期的に起こる、極めて能動的な生理現象です。
外界からの感覚遮断、自己意識の一時的な消失という特徴があり、主に以下の二つの状態で構成されます。
ノンレム睡眠(Non-REM Sleep)
- 大脳皮質の活動低下
- 筋緊張は保たれる
- 細胞修復や代謝産物の除去
レム睡眠(REM Sleep)
- 脳波は覚醒に近いが、筋緊張は完全に消失(atonia)
- 海馬・扁桃体が活性化し、情動記憶の処理や夢の生成に関与
運動機能から見る睡眠相の違い
睡眠中、脳と体は以下のように異なる神経伝達物質のバランスによって制御されています。
| 状態 | 活性化する神経系 | 運動機能への影響 |
|---|---|---|
| 覚醒 | オレキシン系・モノアミン系 | 筋緊張と歩行促進 |
| ノンレム睡眠 | モノアミン系やGABA | 軽度の筋緊張保持 |
| レム睡眠 | アセチルコリン↑、オレキシン↓ | 筋緊張抑制・運動消失 |
ナルコレプシー:情動と筋緊張の異常な結びつき
ナルコレプシーでは、感情的な刺激によって突然筋緊張が失われる「カタプレキシー(情動脱力発作)」が起こります。
これは通常ノンレム睡眠を経由して入るべきレム睡眠状態に、覚醒中に直接移行するという異常な現象です。
🔬 原因のカギは「オレキシンの欠損」
- オレキシン(ヒポクレチン)ニューロンの減少
- モノアミン系の活動も低下
- 覚醒時であっても筋緊張が維持できない
感情刺激 → REM様の筋緊張消失 → 転倒など

REM睡眠行動障害(RBD):夢の中で動く理由
通常、レム睡眠中は「夢を見ても動かない」状態ですが、抑制系(特にPPNなど)の機能障害により筋緊張が保たれ、夢と同じように動いてしまう現象が起こります。
- 睡眠中に暴れる、歩く、叫ぶなど
- パーキンソン病やレビー小体型認知症の前駆症状としても注目される

オレキシン:睡眠と運動をつなぐ“スイッチ”役
オレキシンは脳幹や中脳の各部位(PPN、SNr、MLR)に作用し、次のような働きをしています。
- 歩行運動の促進(MLRへの刺激)
- 筋緊張抑制系の抑制(PPN・SNr経由)
- 覚醒維持と運動準備に必須
オレキシンが失われると、運動抑制系が優位となり、ナルコレプシーのような運動機能の破綻が起こります。

睡眠障害と“動き”の関係を読み解く
| 睡眠状態 | 運動系の異常 | 原因 |
|---|---|---|
| ナルコレプシー | 情動刺激で筋緊張消失 | オレキシン欠損 |
| REM行動障害 | レム睡眠中に動作出現 | 抑制系障害 |
| SAS(無呼吸症候群) | 呼吸筋の中枢制御異常 | 脳幹のリズム生成障害 |
🧠 知っておきたい豆知識
- オレキシン欠損は人間でも確認済み:2000年に発表された研究(Neuron)でヒトナルコレプシー患者の視床下部オレキシンニューロンの減少が報告されました。
- 猫の橋網様体破壊実験では、REM睡眠時にも歩行動作が出現。夢の内容に一致した運動が観察されました。
- PTSD患者の“夢再体験”は、扁桃体と海馬による情動記憶の再現によると考えられています。

\ 最新の記事をスワイプ👆⇒ /
枕が合わない本当の理由は「C1とC7」|頚椎・呼吸・寝返りから睡眠を読み解く
痩せ型脂肪肝はなぜ起こる?原因と改善法|体重7%減で肝臓は再生する
桜はなぜ咲く?桜の開花と気温の仕組み|春に眠い理由を睡眠の専門家が解説
リカバリーウェアは意味ない?睡眠オタクな作業療法士が本気で伝えたい「その前にやるべきこと」
リハビリに「瞑想」は必要か?|脳科学・神経可塑性から見る本当の回復メカニズム
果糖ブドウ糖液糖は睡眠に悪い?夜中に目が覚める原因・血糖値・腸内環境との関係を専門家が徹底解説

結論:睡眠障害は「運動障害」として読み解ける
私たちが“よく眠れなかった”と感じる背景には、脳の運動系と情動系のバランス破綻が存在する場合があります。
特に医療職・リハビリ職としては、以下3つの視点が重要です。
- 睡眠=運動機能のオフではなく、「制御されたオン/オフの切替」
- ナルコレプシーやREM行動障害は、神経回路異常による運動出力の制御不全
- 神経伝達物質と運動出力の関係を理解することで、睡眠障害への理解が深まる
▼気になる記事5選▼
よくある質問
Q1:オレキシンが減る原因は何ですか?
最も支持されるのは自己免疫説です。
HLA-DQB1*06:02などの特定アレルとウイルス感染(インフルエンザAやA/H1N1ワクチン)が引き金となり、CD4⁺T細胞が視床下部外側野のオレキシンニューロンを標的に攻撃すると考えられています。
結果として脳脊髄液中オレキシン濃度は110 pg/mL未満に低下し、覚醒維持ネットワーク全体が機能不全に陥ります。
まれですが、頭部外傷・視床下部腫瘍・脳炎後変性でも二次的にオレキシン欠乏が起こることがあります。
臨床的には髄液オレキシン測定+HLA型の確認が診断と病態把握に有用です。
Q2:ナルコレプシー患者は夢を見やすいのですか?
入眠直後からレム睡眠に突入するSOREM現象により、覚醒意識が残ったままレム様脳活動が発現しやすく、生々しい夢・多彩な幻覚を体験しやすいのが特徴です。
睡眠麻痺や hypnagogic/hypnopompic 幻覚は患者の70–80 %で報告され、情動性カタプレキシーと合わさって「夢が現実に侵入する」ような感覚を生みます。
反面、夜間睡眠は断片化しやすく、総睡眠時間は健常人より短いこともあるため、日中の過度なREM侵入と夜間の睡眠破綻が同時進行する点が重要です。
Q3:REM行動障害とパーキンソン病の関係は?
REM睡眠行動障害(RBD)はシヌクレイノパチーの前駆段階とみなされ、10年以内の神経変性疾患への転換率は60–80 %に上ると報告されています。
RBD患者ではドーパミン作動性脱落や脳幹抑制系(脚橋被蓋核・縫線核)の変性が既に進行しており、DAT-SPECTで線条体取り込み低下、皮膚生検でリン酸化α-シヌクレイン蓄積が示されることもあります。
臨床的にはパーキンソン病・レビー小体型認知症・多系統萎縮症へのハイリスク群と位置付け、RBD出現時点から定期的な運動機能・嗅覚・自律神経検査を行うことで早期介入の機会を逃さないことが推奨されます。
「これ、自分だけじゃないかも」と感じたら、同じように悩んでいる人にもシェアしてあげてください。

\書籍はWEBで購入可/

\睡眠オタのYouTubeチャンネル/
\どんな活動してるの?/

睡眠の質を高めるために知っておきたい公的エビデンス
睡眠の質は「なんとなく良い・悪い」で判断するものではなく、科学的にも明確な指標や推奨が存在します。
例えば、厚生労働省では生活習慣や環境が睡眠に与える影響について詳しく解説されており、日中の活動量や光の使い方、就寝前の行動が睡眠の質を左右することが示されています( 厚生労働省 睡眠対策ページ)。
また、最新の「健康づくりのための睡眠ガイド2023」では、適切な睡眠時間や生活リズムの整え方が具体的に示されており、特にスマートフォンの使用や夜間の光環境が睡眠に大きな影響を与えることが明記されています( 睡眠ガイド2023(厚生労働省))。
さらに、国立精神・神経医療研究センターのガイドラインでは、不眠や日中の眠気といった睡眠障害のメカニズムや対処法についても詳しく解説されており、医学的な視点からも睡眠の重要性が示されています( 睡眠障害ガイドライン(NCNP))。
国際的にも、WHO(世界保健機関)は睡眠を健康の重要な要素と位置づけ、身体活動や生活習慣と並ぶ「健康の柱」として推奨しています( WHO 睡眠に関するガイドライン)。
このように、睡眠は個人の感覚だけでなく、国内外の研究や公的機関によってその重要性が裏付けられています。
だからこそ「なんとなく」ではなく、根拠に基づいた習慣づくりが重要になります。
📚 参考文献
- Siegel JM. Science. 2001.
- Neuron, Vol. 27, 469–474, 2000.
- Morrison A. Scientific American. 1984.
- Mahlios J, et al. Autoimmunity in Narcolepsy. Curr Opin Neurobiol. 2013.
- Postuma RB, et al. “Parkinson risk in idiopathic RBD”, Neurology. 2009.